
各 科 の ご 案 内
department
現在日本人の主な死因の第一位は悪性腫瘍によるがん死です。![]()
そして日本人の2人に1人が生涯で何らかの癌にかかるという時代になりました。この癌の中で死亡数が多いものを順番に並べると男性は肺がん、胃がん、大腸がん。女性は大腸がん、肺がん、膵臓がんになります。![]()
この中で肺がん、大腸がんは日本人では罹患率が増加、死亡率も減少傾向にあるものの米国と比較して低下傾向が悪いという状況で、がんの早期発見への取り組みと新たな治療戦略の改善が求められています。
がんに対する治療は手術、化学療法、放射線療法を組み合わせた集学治療が行われています。近年では、ノーベル賞受賞で話題となったPD-1/PD-L1を含む免疫治療もその一つに加わりました。このような治療方法が加わることで、癌の治療成績の改善が期待されています。一方、これらの治療が行われているにも関わらず、癌の再発や転移を経験する患者さんも少なく有りません。癌の再発、転移が発見された場合通常は切除可能なものであれば切除手術、切除が困難な場合は化学療法、放射線療法、免疫療法が行われます。
通常の主ながん治療は、再発や転移も想定してある程度の治療戦略が標準治療として決まっています。しかし、がん細胞はさまざまな性質をもつ細胞の塊であるため、効果があると思われる標準治療を行っても、治療に対して抵抗性を示す細胞がその中に含まれていると、治療をしたにも関わらずがん細胞が増え続けたり、新たな転移を引き起こしたりします(下図)。
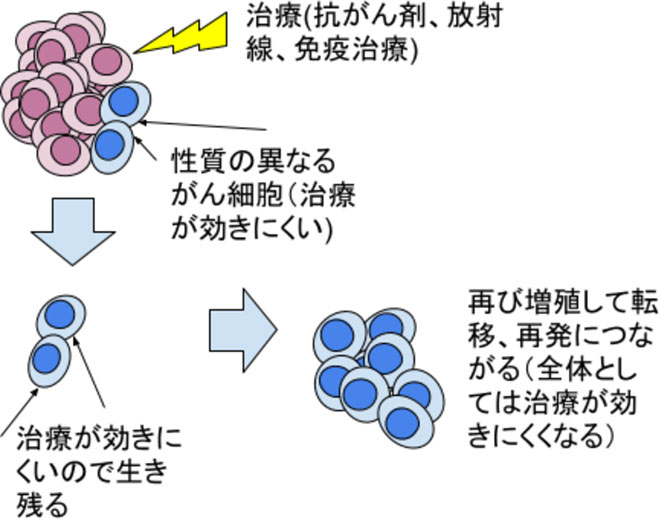
標準治療が効果を示さなくなった時にどのような対策が取れるでしょうか? 理論的に、細胞の性質は細胞が持つ遺伝子が決め手となります。がん細胞のもつ遺伝子を調べることできれば、その特徴を知ることができその特徴に合わせた薬剤や治療法を行うことが可能になります。以前このような遺伝子の検査は一般的に行われておりませんでしたが、久留米大学病院は2019年にがん関連拠点病院に指定され、2020年3月からは外来で本格的にがんの遺伝子検査(がんパネル検査)が行われるようになりました。このがんパネル検査で得られたがん細胞の特徴をを元に、がん細胞の性質に合った治療方法を模索することが可能となっています。久留米大学では、このような癌パネル検査を2020年には50件程度、2023年には150件程行っています。
通常は外来診療をしている受け持ちの先生を通じて、検査の申し込みが行われます。検査前には検査に関しての説明があり、同意をしてもらった上で検査に移行します。がんパネル検査はいくつか種類があり、手術で摘出された資料(病理組織)や採血が必要になる場合があります。また、手術自体が3年以上前の場合にはその間に行われた治療によって、再発や転移したがん細胞の性質が変化している場合があるので、転移した病変の新たな採取が必要になることがあります。外科学講座では外来担当の先生より、必要な場合には検査の申し込みができます。
検査の申し込みがなされた後、摘出資料を検査機関に提出します。検査機関では、遺伝子解析に必要な核酸を取り出され、次世代シークエンサーという特殊な解析機器で遺伝子の特徴を解析していきます。解析する遺伝子の数は数百個に及びますので、解析だけで3週間ほどを要します。解析が終了すると、今度は特徴が認められた遺伝子が特定の薬剤に結びつくものであるかどうかをさらに解析し、選定された治療が本当に適応できるものかどうか専門家会議(エキスパートパネル)(写真)で議論されます。これらの過程をへて最終的にご本人に報告されるので、合計すると1ヶ月半程度を必要とします。
上に示したようにがんパネル検査は非常に複雑な工程とそこに多くの人々の関与があります。また、解析自体を海外(米国)で行う場合もあるため全体としては50数万円が必要になります。ただし、日本国内では保険診療として扱われますので、通常であればその3割-1割(高齢者)で行うことできます。
当外科学講座はこのがんゲノム医療にも積極的に関わっており、がん患者さんに寄り添い、常に最新の医療を提供できるように心がけています。
